- 2026年2月14日
【循環器専門医が解説】頸動脈エコー検査とは?動脈硬化の早期発見で脳梗塞を予防
こんにちは。丹野内科・循環器・糖尿病内科 院長の田邉弦です。今回は頸動脈エコーに関するブログです。

脳血管疾患は日本人の死因第4位、要介護となる原因の第1位を占める重大な疾患です。その予防には、頸動脈(けいどうみゃく)の状態を早期にチェックすることが極めて重要とされています。頸動脈エコー検査は、首の血管を超音波で観察する痛みのない検査です。動脈硬化の進行度を客観的に評価でき、脳梗塞や心筋梗塞などの重大な血管疾患のリスクを早期に発見することができます。
本記事では、循環器専門医の立場から、頸動脈エコー検査の意義や検査内容、結果の見方について、できるだけわかりやすく解説いたします。健康診断で生活習慣病を指摘された方、ご家族に脳梗塞や心筋梗塞の既往がある方は、ぜひ最後までお読みください。
エコー(超音波検査)全体に関して詳しく知りたい方は、「エコー(超音波)検査で何がわかる?内科医が解説する超音波検査の全知識」をご覧ください
目次
- 頸動脈エコー検査とは
- なぜ頸動脈を調べることが重要なのか
- 頸動脈エコー検査でわかること
- 検査をおすすめする方
- 検査の流れと所要時間
- 検査結果の見方
- 動脈硬化が見つかった場合の対応
- よくある質問(Q&A)
- まとめ
1. 頸動脈エコー検査とは
超音波で血管の状態を可視化する検査
頸動脈エコー検査は、超音波を用いて首の両側にある頸動脈の状態を観察する画像検査です。超音波診断装置(エコー)のプローブ(探触子)を首に当てるだけで、血管の壁の厚さや血液の流れ、プラーク(血管壁にできるコレステロールなどの沈着物)の有無を詳しく調べることができます。
検査は完全に無痛で、放射線を使用しないため被曝の心配もありません。妊娠中の方でも安全に受けていただける検査です。
「全身の血管の窓」としての役割
頸動脈は心臓から脳へ血液を送る重要な血管で、体表に近い位置にあるため、超音波で観察しやすい特徴があります。この頸動脈の動脈硬化の状態を調べることで、全身の血管の健康状態を推測することができるのです。
いわば頸動脈は「全身の動脈硬化の指標」とも言える存在で、ここに動脈硬化が認められる場合、心臓や脳、腎臓などの他の臓器の血管にも同様の変化が起きている可能性が高いと考えられます。

2. なぜ頸動脈を調べることが重要なのか
脳梗塞の最大のリスク因子
頸動脈に動脈硬化が進行すると、血管が狭くなり、脳への血流が不十分になります。さらに、プラークが剥がれて血栓(血の塊)となり、脳の細い血管に詰まることで脳梗塞を引き起こすことがあります。
頸動脈狭窄(血管が狭くなること)がある方は、そうでない方と比較して脳梗塞の発症リスクが約2〜5倍高くなるとされています。
心筋梗塞との関連性
頸動脈の動脈硬化が進んでいる方は、心臓を栄養する冠動脈にも動脈硬化が進行している可能性が高いことがわかっています。実際、頸動脈にプラークが認められる方は、冠動脈疾患(狭心症や心筋梗塞)のリスクが高まるという研究報告があります。
症状が出る前に発見できる
動脈硬化の特徴は、相当進行するまで自覚症状がほとんど現れないことです。頸動脈エコー検査により、症状が出る前の段階で動脈硬化を発見し、適切な対策を講じることで、将来の重大な血管イベントを予防することが可能になります。

3. 頸動脈エコー検査でわかること
IMT(内膜中膜複合体厚)の測定
IMT(Intima-Media Thickness)とは、血管壁の厚さを示す指標です。健康な血管では通常1.0mm未満ですが、動脈硬化が進行すると徐々に厚くなっていきます。一般的な基準として、IMTが1.1mm以上の場合は動脈硬化が進行していると判断されます。
プラークの有無と性状
プラークとは、血管壁にコレステロールやカルシウムなどが沈着してできる隆起物です。頸動脈エコー検査では、このプラークの有無、大きさ、性状(柔らかそうか硬そうか)を詳細に観察できます。特に注意が必要なのは「不安定プラーク」と呼ばれる柔らかいプラークで、これは剥がれやすく血栓を形成しやすいため、脳梗塞のリスクが高くなります。
血管の狭窄度
血管がどの程度狭くなっているかも評価できます。狭窄が50%以上になると、血流に影響が出始め、70%以上では脳梗塞のリスクが著しく高まるため、専門的な治療が必要となる場合があります。
血流の速度と性状
超音波ドプラ法により、血液の流れる速度や性状も測定できます。狭窄部では血流速度が速くなるため、この情報から狭窄の程度をより正確に評価することができます。
4. 検査をおすすめする方
頸動脈エコー検査は、以下のような方に特におすすめしています。
生活習慣病をお持ちの方
- 高血圧症:血圧が高い状態が続くと、血管壁への負担が増し、動脈硬化が進行しやすくなります
- 糖尿病:高血糖状態は血管を傷つけ、動脈硬化を促進します
- 脂質異常症:LDLコレステロール(いわゆる悪玉コレステロール)が高いと、血管壁にプラークが形成されやすくなります
- メタボリックシンドローム:複数のリスク因子が重なることで、動脈硬化のリスクが相乗的に高まります
その他のリスク因子をお持ちの方
- 喫煙習慣がある方(喫煙は血管を収縮させ、動脈硬化を促進します)
- 肥満の方(BMI 25以上)
- 睡眠時無呼吸症候群と診断されている方
ご家族歴のある方
ご家族(特に両親や兄弟姉妹)に以下の疾患歴がある場合、ご自身もリスクが高くなる可能性があります。
- 脳梗塞・脳出血
- 心筋梗塞・狭心症
- 若年での血管疾患(男性55歳未満、女性65歳未満での発症)

5. 検査の流れと所要時間
事前準備
頸動脈エコー検査には特別な事前準備は必要ありません。食事制限もなく、普段通りにお過ごしいただけます。服薬中のお薬も通常通り服用していただいて問題ありません。
当日は、首周りを観察しやすいよう、タートルネックなど首元が詰まった服装は避けていただくことをおすすめします。
検査の実際
- 体位:ベッドに仰向けになっていただき、首を少し後ろに反らせた状態で、顔を検査する側と反対方向に向けていただきます
- ゼリーの塗布:超音波をよく伝えるため、透明なゼリーを首に塗ります(検査後は拭き取ります)
- プローブの走査:検査技師が、首の両側にプローブを当てながら、さまざまな角度から血管を観察します。少し圧迫感を感じることはありますが、痛みは伴いません。
- 画像の記録:必要な画像を保存し、診察時に見ていただきます。
所要時間
検査時間は両側合わせて15〜20分程度です。画像の保存や記録を含めても、30分以内で終了します。検査後も特に注意点はありません。

6. 検査結果の見方
正常範囲とその意味
一般的な評価基準は以下の通りです。
- IMT < 1.0mm:正常範囲。動脈硬化の進行は認められません
- IMT 1.0〜1.1mm:境界域。生活習慣の見直しや定期的な経過観察が推奨されます
- IMT ≥ 1.1mm:動脈硬化の進行が認められます。リスク因子の管理と治療介入が必要です
- プラーク(血管内腔に限局性に突出した病変)の存在:IMTの数値にかかわらず、プラークが認められた場合は、より積極的な治療介入が検討されます
リスク評価
検査結果は、単独の数値だけでなく、年齢、性別、他のリスク因子(高血圧、糖尿病、喫煙など)を総合的に評価して判断します。同じIMTの値でも、個人の背景によってリスクの解釈は変わってくるため、専門医による総合的な評価が重要です。
経過観察の重要性
一度の検査で異常がなくても、動脈硬化は徐々に進行する可能性があります。リスク因子をお持ちの方は、1〜2年ごとに定期的な検査を受けることで、変化を早期に捉えることができます。
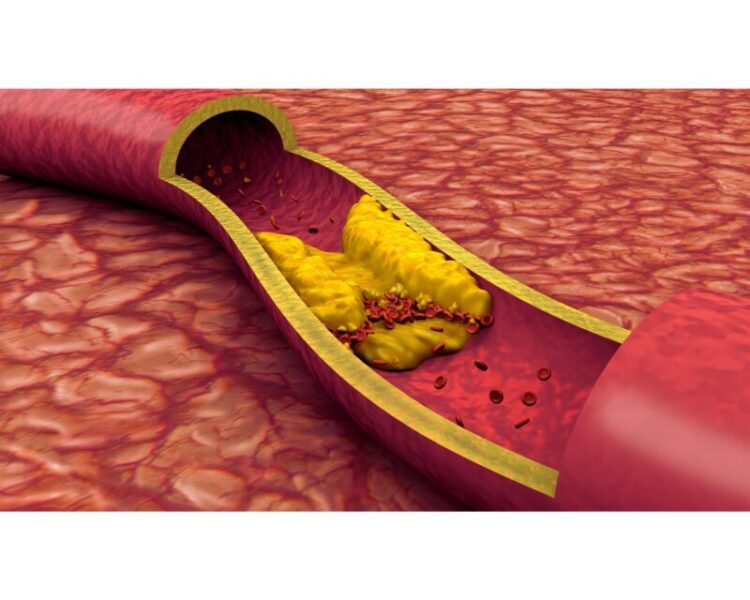
7. 動脈硬化が見つかった場合の対応
生活習慣の改善
動脈硬化の進行を抑えるためには、生活習慣の改善が最も基本的かつ重要です。
食事の見直し
- 塩分摂取を1日6g未満に抑える
- 飽和脂肪酸(バター、肉の脂身など)を控える
- 青魚(EPA・DHAが豊富)を意識して食べる
- 野菜を1日350g以上摂取する
- 食物繊維を積極的に摂る
運動習慣の確立
- 1日30分以上の有酸素運動(ウォーキング、水泳など)
- 週3回以上の運動を目標に
- 日常生活での活動量を増やす工夫(階段を使う、一駅分歩くなど)
禁煙
- 喫煙は動脈硬化の最大のリスク因子の一つです
- 禁煙外来など専門的なサポートの活用をおすすめします
適正体重の維持
- BMI 25未満を目標に
- 急激な減量ではなく、月1〜2kgのペースで
薬物療法
生活習慣の改善とともに、必要に応じて薬物療法も検討されます。
- スタチン(コレステロール低下薬):LDLコレステロールを下げるだけでなく、プラークを安定化させる効果も期待できます
- 降圧薬:高血圧のコントロールは動脈硬化の進行を遅らせる上で極めて重要です
- 血糖降下薬:糖尿病がある場合、適切な血糖コントロールが必要です
- 抗血小板薬:血栓形成を予防する薬(血液サラサラ薬)です。心筋梗塞や脳梗塞の既往がある場合に内服します。
専門的治療が必要な場合
高度な狭窄が認められる場合や、症状がある場合には、専門医による以下のような治療が検討されることがあります。
- 頸動脈内膜剥離術(CEA):外科的にプラークを除去する手術
- 頸動脈ステント留置術(CAS):カテーテルを用いて狭窄部を広げ、ステント(金属の筒)で補強する治療
これらの治療が必要かどうかは、狭窄の程度、プラークの性状、症状や脳梗塞の既往の有無、全身状態などを総合的に判断して決定します。

8. よくある質問(Q&A)
Q1: 検査は痛いですか?
A: 全く痛みはありません。首にプローブを当てて軽く圧迫する程度ですので、不快感もほとんどないと思います。リラックスして受けていただける検査です。
Q2: 検査前に何か準備することはありますか?
A: 特別な準備は必要ありません。食事制限もなく、いつも通りお過ごしください。服薬中のお薬も通常通り服用していただいて大丈夫です。首周りを観察しやすい服装でお越しいただけるとスムーズです。
Q3: どのくらいの頻度で検査を受ければいいですか?
A: リスク因子の有無や前回の検査結果によって異なりますが、一般的には以下のような間隔が推奨されています。
- 正常範囲の方:3〜5年ごと
- 境界域の方:1〜2年ごと
- 動脈硬化が認められる方:6ヶ月〜1年ごと
ただし、個々の状況に応じて、担当医と相談の上で決定することが重要です。
Q4: 健康診断の血液検査で異常がなければ、この検査は不要ですか?
A: 血液検査で異常がなくても、動脈硬化が進行している可能性はあります。頸動脈エコー検査は、血管そのものの状態を直接観察できる検査ですので、より正確なリスク評価が可能です。特にご家族歴がある方や、複数のリスク因子をお持ちの方には、検査をおすすめします。
Q5: 動脈硬化は治りますか?
A: 残念ながら、一度進行した動脈硬化を完全に元に戻すことは難しいとされています。しかし、適切な治療と生活習慣の改善により、進行を遅らせることができます。(プラークが退縮したという報告もありますが、かなり限定的です。)早期発見・早期介入が重要である理由はここにあります。
Q6: 検査費用はどのくらいですか?
A: 検査費用自体は、保険適用の場合は3割負担で1000円~1500円程度です。
Q7: 他の画像検査(CTやMRIなど)との違いは何ですか?
A: CTやMRIも血管の状態を評価できる優れた検査ですが、頸動脈エコー検査には以下のような利点があります。
- 被曝がない
- 造影剤が不要
- 短時間で実施できる
- 繰り返し検査が可能
- 血管壁の厚さやプラークの性状を詳細に観察できる
それぞれの検査には特徴があり、目的や状況に応じて使い分けられます。

9. まとめ
頸動脈エコー検査は、脳梗塞や心筋梗塞などの重大な血管疾患を予防するための重要な検査です。痛みがなく、放射線被曝の心配もなく、短時間で全身の動脈硬化の状態を評価できる優れた検査法と言えます。
動脈硬化は基本的に症状はありませんが、進行すると重大な病気を引き起こします。しかし、頸動脈エコー検査により早期に発見し、適切な対策を講じることで、将来の血管イベントを予防することが可能です。
特に以下のような方には、ぜひ検査を受けていただきたいと思います。
- 高血圧、糖尿病、脂質異常症などの生活習慣病をお持ちの方
- 喫煙習慣のある方
- ご家族に脳梗塞や心筋梗塞の既往がある方
当院 (松戸駅徒歩5分 キテミテマツド8階 丹野内科・循環器・糖尿病内科)では、頸動脈エコー検査を実施しております。検査結果については、わかりやすくご説明し、必要に応じて生活習慣改善のアドバイスや適切な治療方針をご提案させていただきます。ご自身の血管の健康状態を知ることは、これからの人生を健やかに過ごすための第一歩です。気になることがございましたら、お気軽にご相談ください。
執筆者プロフィール

田邉弦
丹野内科・循環器・糖尿病内科 院長
- 日本内科学会 総合内科専門医・認定内科医
- 日本循環器学会 循環器専門医
- 日本心血管インターベンション治療学会 認定医
- 日本内科学会 JMECCインストラクター
- 日本救急医学会 ICLSインストラクター
- 認知症サポート医
インタビュー記事はこちらからご覧ください
